Kemik iliği, kalça ve uyluk kemikleri dahil olmak üzere vücuttaki kemiklerin bazılarında süngerimsi dokudır. Kemik iliği, kök hücreler olarak adlandırılan olgunlaşmamış hücreleri içerir.
Lösemi ve lenfoma, orak hücreli anemi ve diğer hayatı tehdit eden hastalıklar gibi kan kanserli birçok insan, hayatta kalmak için kemik iliği veya kordon kanı nakillerine dayanır.
Yaşamak için sağlıklı kemik iliği ve kan hücrelerine ihtiyaç vardır. Hastalık, kemik iliğini etkilediğinde, böylece etkin bir şekilde işlevini yerine getiremez, bir ilik veya kordon kanı nakli en iyi tedavi seçeneği olabilir; Bazı hastalar için tek potansiyel tedavidir.
Kemik iliği üzerine hızlı gerçekler
Kemik iliği ile ilgili bazı önemli noktalar. Ana makalede daha fazla detay var.
- Kemik iliği her gün beyaz kan hücreleri ve trombositlerle birlikte 200 milyar yeni kırmızı kan hücresi üretir.
- Kemik iliği mezenkimal ve hematopoietik kök hücreleri içerir.
- ABD’de her yıl yaklaşık 10,000 kişi, kemik iliği transplantasyonu gerektiren hastalıklar ile teşhis edilmektedir.
- Bazı hastalıklar kemik iliğinde bir tehdit oluşturur ve kemik iliğinin kök hücreleri temel hücrelere çevirmesini önler.
Kemik iliği nedir?
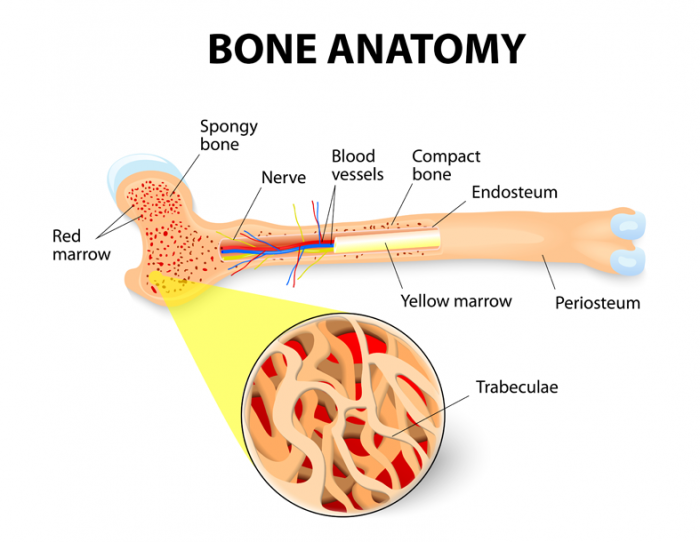
Kemik iliği, medüller boşlukları, kemik merkezlerini dolduran yumuşak, jelatinimsi bir dokudır. İki tip kemik iliği miyeloid doku olarak bilinen kırmızı kemik iliği ve sarı kemik iliği veya yağlı dokudır.
Her iki kemik iliği kan damarları ve kılcal damarlar ile zenginleştirilir.2
Kemik iliği her gün 200 milyardan fazla yeni kan hücresi üretir.8 Vücuttaki çoğu kan hücresi kemik iliğindeki hücrelerden gelişir.5
Kemik iliği kök hücreleri
Kemik iliği iki tip kök hücre, mezenkimal ve hematopoetik içerir.
Kırmızı kemik iliği, hematopoietik kök hücreleri içeren hassas, yüksek derecede vasküler fibröz dokudan oluşur. Bunlar kan oluşturan kök hücrelerdir.
Sarı kemik iliği, ilik stromal hücreleri olarak da bilinen mezenkimal kök hücreleri içerir. Bunlar yağ, kıkırdak ve kemik üretirler.
Kök hücreler, bir dizi farklı hücre tipine dönüşebilen olgunlaşmamış hücrelerdir.
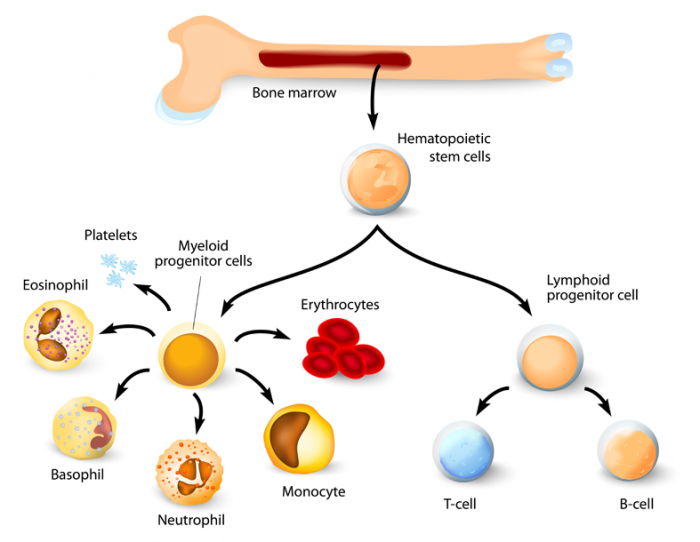
Kemik iliğindeki hematopoietik kök hücreler iki ana hücre tipine yol açar: miyeloid ve lenfoid soylar. Bunlar arasında monositler, makrofajlar, nötrofiller, bazofiller, eozinofiller, eritrositler, dendritik hücreler ve megakaryositler veya trombositler, ayrıca T hücreleri, B hücreleri ve doğal öldürücü hücreler bulunur.
Hematopoietik kök hücrelerin farklı türleri rejeneratif kapasitelerinde ve güçlerinde farklılık gösterir.
Bazıları, kaç hücre türünün oluşturabileceğine göre, çoklu, oligopotent veya unipotenttir.
Pluripotent hematopoietik kök hücreler aşağıdaki özelliklere sahiptir:
- Yenileme: Kendilerine özdeş bir başka hücre üretebilirler.
- Farklılaşma: Daha olgun hücrelerin bir veya daha fazla alt kümesini oluşturabilirler.
Bu pluripotent kök hücrelerden farklı kan hücrelerinin gelişim süreci hematopoezis olarak bilinir.11
Kemik iliği transplantında ihtiyaç duyulan bu kök hücrelerdir.
Kök hücreler sürekli olarak bölünür ve yeni hücreler üretir. Bazı yeni hücreler kök hücre olarak kalır ve diğerleri, oluşmadan önce veya olgunlaşmış kan hücreleri olmak üzere, öncü veya blast hücreleri olarak bir dizi olgunlaşma aşamasından geçer. Kök hücreler, her gün milyonlarca kan hücresi yapmak için hızla çoğalırlar.10
Kan hücreleri sınırlı bir ömre sahiptir. Bu kırmızı kan hücreleri için yaklaşık 100-120 gündür. Sürekli değiştiriliyorlar. Sağlıklı kök hücrelerin üretimi hayati önemdedir.12
Kan damarları, olgunlaşmamış kan hücrelerinin kemik iliğinden çıkmasını önlemek için bir bariyer görevi görür.
Sadece olgun kan hücreleri, kan damarı endoteline tutunmak ve geçmek için gerekli olan zar proteinlerini içerir. Bununla birlikte, hematopoietik kök hücreler kemik iliği bariyerini geçebilir. Bunlar periferal veya dolaşımdaki kandan toplanabilir.15
Kırmızı kemik iliğindeki kanı oluşturan kök hücreler, her biri kendi işleriyle üç farklı kan hücresi türüne çoğaltabilir ve olgunlaşabilir:
- Kırmızı kan hücreleri (eritrositler) vücudun etrafında oksijen taşır
- Beyaz kan hücreleri (lökositler) enfeksiyon ve hastalıklarla savaşmaya yardımcı olur. Beyaz kan hücreleri arasında lenfositler – bağışıklık sisteminin temel taşı – ve granülositler içeren miyeloid hücreler bulunur: nötrofiller, monositler, eozinofiller ve bazofiller
- Trombositler (trombositler) yaralanma sonrası pıhtılaşmaya yardımcı olur. Trombositler megakaryositlerin sitoplazmasının parçalarıdır, başka bir kemik iliği hücresidir.
Olgunlaştıktan sonra, bu kan hücreleri ilikten kan dolaşımına geçerek vücudun canlı ve sağlıklı kalması için gerekli olan önemli işlevleri yerine getirirler.
Mezenkimal kök hücreler kemik iliği boşluğunda bulunur. Bunlar, bir dizi stromal soyuna ayrılırlar, örneğin:
- kondrositler (kıkırdak üretimi)
- osteoblastlar (kemik oluşumu)
- osteoklastlar
- adipositler (adipoz doku)
- miyositler (kas)
- makrofajlar
- endotel hücreleri
- fibroblasts.6
kırmızı kemik iliği
Kırmızı kemik iliği, insan erişkinlerinde tüm kırmızı kan hücreleri ve trombositleri ve lenfositlerin yaklaşık yüzde 60 ila 70’ini üretir. Diğer lenfositler kırmızı kemik iliğinde yaşamı başlar ve timus, dalak ve lenf nodları dahil olmak üzere lenfatik dokularda tamamen oluşurlar.
Karaciğer ve dalak ile birlikte, kırmızı kemik iliği de eski kırmızı kan hücrelerinden kurtulmada rol oynar.
Sarı kemik iliği
Sarı kemik iliği esas olarak yağlar için bir depo görevi görür. Kemiğin işleyebilmesi için besin sağlamaya ve doğru ortamı sağlamaya yardımcı olur. Ancak, şiddetli kan kaybı veya ateş gibi belirli koşullar altında, sarı ilik kırmızı iliğe geri dönebilir.1
Sarı ilik uzun kemiklerin orta boşluklarında yer alma eğilimindedir ve genellikle sünger benzeri retiküler bir çerçeve içinde uzun trabeküller (kiriş benzeri yapılar) ile kırmızı ilik tabakası ile çevrilidir.6
Kemik iliği zaman çizelgesi
Doğumdan önce, kemik iliği ilk olarak klavikulada fetal gelişimin sonuna doğru gelişir. Yaklaşık 3 hafta sonra aktif hale gelir. Kemik iliği, 32 ila 36 haftalık gebeliğin büyük hematopoietik organı olarak karaciğeri ele geçirir.
Yeni sürekli kan oluşumu ihtiyacı yüksek olduğundan, kemik iliği 7 yaşına kadar kırmızı kalır. Vücut yaşlandıkça, kırmızı ilik yavaş yavaş sarı yağ dokusu ile değiştirilir. Yetişkinlerin yaklaşık yarısı yaklaşık 1,6 kg (5,7 lbs) kemik iliğine sahiptir, bunların yarısı kırmızıdır.3
Yetişkinlerde, en yüksek kırmızı ilik konsantrasyonu, omurga kemikleri, kalçalar (ilium), göğüs kemiği (sternum), kaburgalar, kafatası ve kol (humerus) ve bacağın uzun kemiklerinin metafiz ve epifiz uçlarındadır. femur ve tibia). Uzun kemiklerin diğer tüm süngersi veya süngersi kemikler ve merkezi boşlukları sarı iliği ile doldurulur.
fonksiyon
Kırmızı kan hücrelerinin çoğu, kırmızı kan hücreleri, trombositler ve beyaz kan hücrelerinin çoğu oluşur. Sarı kemik iliği yağ, kıkırdak ve kemiği üretir.
Beyaz kan hücreleri birkaç saatten birkaç güne, yaklaşık 10 gün boyunca trombositlerden ve yaklaşık 120 gün boyunca kırmızı kan hücrelerinden hayatta kalır. Bu hücreler sürekli olarak kemik iliği ile değiştirilmelidir, çünkü her bir kan hücresi belirlenen bir ömür beklentisine sahiptir.
Bazı koşullar ek kan hücreleri üretimini tetikleyebilir. Bu, vücut dokularının oksijen içeriği düşük olduğunda, kan veya anemi kaybı olduğunda veya kırmızı kan hücrelerinin sayısı azaldığında meydana gelebilir. Bu gerçekleşirse, böbrekler daha fazla kırmızı kan hücresi üretmek için kemik iliğini uyaran bir eritropoietin üretir ve salgılarlar.
Kemik iliği ayrıca enfeksiyonlara yanıt olarak daha fazla beyaz kan hücresi üretir ve salgılar ve kanamaya yanıt olarak daha fazla trombosit salgılar. Bir kişi ciddi kan kaybına maruz kalırsa, sarı kemik iliği aktifleştirilebilir ve kırmızı kemik iliğine dönüştürülebilir.
Sağlıklı kemik iliği, çeşitli sistem ve aktiviteler için önemlidir.
Kan dolaşım sistemi
Dolaşım sistemi vücuttaki her organ ve sisteme dokunur. Çeşitli işlevlere sahip çeşitli hücreler içerir. Kırmızı kan hücreleri hücrelere ve dokulara oksijeni nakleder, trombositler kanın içinde yaralanmadan sonra kan pıhtılaşmasına yardımcı olur ve beyaz kan hücreleri enfeksiyon veya yaralanma bölgelerine taşınır.
Hemoglobin
Hemoglobin, kırmızı kan hücrelerinde onların rengini veren proteindir. Hemoglobin akciğerlerde oksijen toplar, kırmızı kan hücrelerinde taşır ve oksijeni kalp, kas ve beyin gibi dokulara bırakır. Solunan bir solunum ürünü olan karbondioksit (CO2), hemoglobin tarafından çıkarılır ve ekshalasyona tabi tutulacak akciğerlere geri gönderilir.
Demir
Demir insan fizyolojisi için önemli bir besindir. Kırmızı kan hücrelerinde hemoglobin yapmak için protein ile birleşir ve kırmızı kan hücrelerinin (eritropoez) üretiminde esastır. Vücut, demir, karaciğer ve kemik iliğinde depolar. Her gün ihtiyaç duyulan demirin çoğu, hemoglobin yapmak için eski kırmızı kan hücrelerinin geri dönüşümünden gelir.
Kırmızı kan hücreleri
Kırmızı kan hücrelerinin üretimi eritropoez olarak adlandırılır. Tamamen işlevsel bir kırmızı kan hücresine olgunlaşan bir kök hücre için yaklaşık 7 gün sürer. Kırmızı kan hücreleri yaşlandıkça, daha az aktif ve daha kırılgan hale gelirler.
Yaşlanan kırmızı hücreler fagositoz olarak bilinen bir süreçte bir tür beyaz kan hücresi veya makrofaj tarafından alınır veya yenilir. Bu hücrelerin içeriği kan içine salınır. Bu işlemde serbest kalan demir, ya yeni kırmızı kan hücrelerinin üretilmesi için kemik iliğine ya da depolanmak üzere karaciğere ya da diğer dokulara taşınır.
Normalde, vücudun toplam kırmızı kan hücrelerinin yaklaşık yüzde 1’i her gün değiştirilir. Sağlıklı bir insanda, her gün yaklaşık 200 milyar kırmızı kan hücresi üretilir.
Beyaz kan hücreleri
Kemik iliği birçok türde beyaz kan hücresi üretir. Bunlar sağlıklı bir bağışıklık sistemi için gereklidir. Enfeksiyonları önler ve savaşırlar.
Beyaz kan hücresi veya lökosit ana türleri şunlardır:
1) Lenfositler
Lenfositler kemik iliğinde üretilir. Vücutta burun, ağız veya başka bir mukozadan giren virüslerin neden olduğu enfeksiyonla savaşmak için doğal antikorlar yaparlar veya kesikler ve sıyrıklar oluştururlar. Özgül hücreler, vücuda giren ve diğer hücrelere antijenlere saldıran bir sinyal gönderen yabancı istilacıların (antijenler) varlığını tanır.
Bu istilalara yanıt olarak lenfosit sayısı artmaktadır. İki ana lenfosit tipi vardır: B- ve T-lenfositleri.
2) Monositler
Monositler kemik iliğinde üretilir. Olgun monositler kanda sadece 3 ila 8 saatlik bir yaşam beklentisine sahiptirler, ancak dokulara geçtikleri zaman, makrofajlar olarak adlandırılan daha büyük hücrelere olgunlaşırlar. Makrofajlar dokularda, bakterileri, bazı mantarları, ölü hücreleri ve vücuda yabancı olan diğer maddeleri yutup yok ettikleri uzun süreler boyunca hayatta kalabilirler.
3) Granülositler
Granülosit üç tip beyaz kan hücresine verilen nötrofiller, eozinofiller ve bazofillerdir. Bir granülosit gelişimi iki hafta sürebilir, ancak bu zaman, bakteriyel bir enfeksiyon gibi artan bir tehdit olduğunda kısalır.
Kemik iliği, olgun granülositlerin büyük bir rezervini depolar. Kan içinde dolaşan her granülosit için, ilikte kan dolaşımına bırakılan 50 ila 100 hücre olabilir.Sonuç olarak, kan akışındaki granülositlerin yarısı, bir enfeksiyonu saptamadan 7 saat içinde vücuttaki bir enfeksiyonla aktif olarak savaşmak için mevcut olabilir.
Bir granülosit kanı terk ettikten sonra, normal olarak geri dönmez. Bir granülosit, koşullara bağlı olarak 4 ila 5 gün boyunca dokularda hayatta kalabilir, ancak dolaşımda sadece birkaç saat boyunca hayatta kalır.
4) Nötrofiller
Nötrofiller en yaygın granülositlerdir. Bakteri ve virüslere saldırabilir ve yok edebilirler.
5) Eozinofiller
Eozinofiller, birçok parazit enfeksiyonuna karşı ve parazit solucanların ve diğer organizmaların larvalarına karşı mücadelede yer alırlar. Bazı alerjik reaksiyonlarda da rol oynarlar.
6) Bazofiller
Bazofiller, beyaz kan hücrelerinin en az görülenleridir ve histaminlerin, heparin ve diğer maddelerin salınmasına neden olan çeşitli alerjenlere cevap verirler.
Heparin bir antikoagülandır. Kanın pıhtılaşmasını önler. Histaminler, tahrişe ve iltihaplanmaya neden olan vazodilatörlerdir. Bu maddeleri serbest bırakmak bir patojeni daha geçirgen hale getirir ve beyaz kan hücrelerini ve proteinleri patojene geçmek için dokulara girmeye izin verir.
Bir alerjenden etkilenen dokulardaki tahriş ve iltihap, saman nezlesi, astım, kovan ve en ciddi hali olan anafilaktik şokta görülen reaksiyonun bir parçasıdır.
Trombositler
Kemik iliği trombopoezi olarak bilinen bir süreçte trombosit üretir. Kan pıhtılaşması için kan pıhtılaşması ve pıhtıların oluşması için kan trombositlerine ihtiyaç vardır.
Ani kan kaybı, bir yaralanma veya yara yerinde trombosit aktivitesini tetikler. Burada, trombositler bir araya toplanır ve fibrin oluşturmak için diğer maddelerle birleşir. Fibrin iplik benzeri bir yapıya sahiptir ve bir dış kabuk veya pıhtı oluşturur.
Trombosit eksikliği, vücudun daha kolay çürümesine ve kanamasına neden olur. Açık bir yarata kan pıhtılaşmaz ve trombosit sayısı çok düşük olduğunda iç kanama riski daha fazla olabilir.
Lenf sistemi
Lenfatik sistem kemik iliği, bademcikler, timus, dalak ve lenf nodları gibi lenfatik organlardan oluşur.
Tüm lenfositler, kemik iliğinde kök hücreler olarak adlandırılan olgunlaşmamış hücrelerden gelişir. Timus bezinde (göğüs kemiğinin arkasında) olgunlaşan lenfositler T-hücreleri olarak adlandırılır. Kemik iliği veya lenfatik organlarda olgunlaşanlar B-hücreleri olarak adlandırılır.14
Bağışıklık sistemi
Bağışıklık sistemi vücudu hastalığa karşı korur. Vücudu istila edebilen bakteriler ve virüsler gibi istenmeyen mikroorganizmaları öldürür.
Bağışıklık sistemi enfeksiyonlara karşı nasıl mücadele eder?
Lenf düğümleri adı verilen küçük bezler vücut boyunca dağılmışlardır. Kemikte lenfositler yapıldıktan sonra lenf düğümlerine giderler. Lenfositler daha sonra, bir kan damarı içine boşalan geniş drenaj kanallarında karşılaşan lenfatik kanallar vasıtasıyla her bir düğüm arasında hareket edebilir. Lenfositler bu kanallardan kan girer.
Üç ana tip lenfosit, bağışıklık sisteminin önemli bir bölümünü oluşturur:
B-lenfositler (B hücreleri)
Bu hücreler, memelilerde kemik iliğindeki hematopoietik kök hücrelerden kaynaklanır.
B-hücreleri, hücrelerin yüzeyindeki B-hücresi reseptörlerini (BCR’ler) eksprese eder. Bunlar, hücrenin istilacı bir mikrop veya başka bir antijenik maddenin yüzeyindeki bir antijene bağlanmasını sağlar.
Bu nedenle, B-hücreleri, bağışıklık sisteminin diğer hücrelerini istila eden bir miktara uyardıkça antijen sunan hücreler olarak bilinir.
B-hücreleri ayrıca enfeksiyona neden olan mikropların yüzeyine yapışan antikorları salgılar. Bu antikorlar Y biçimindedir ve her biri, eşleşen bir antijen “anahtarının” uyuştuğu özel bir “kilit” ile benzerdir. Bu şekilde, her Y-şekilli antikor, enfeksiyonla savaşmak amacıyla daha büyük bir bağışıklık sistemi yanıtını tetikleyerek, farklı bir mikropla reaksiyona girer.
Bazı durumlarda, B hücreleri, insan vücudunun normal hücrelerini, bir bağışıklık sistemi yanıtı gerektiren antijenler olarak yanlış bir şekilde tanımlamaktadır. Bu, multipl skleroz, skleroderma ve tip 1 diyabet gibi otoimmün hastalıkların gelişiminde yatan mekanizmadır.
T-lenfositler (T hücreleri)
Bu hücreler, sternumun (bademcikler içinde olgunlaşan bazı T hücreleri) hemen arkasında, üst göğüsteki küçük bir organ olan timusta olgunlaştığı için sözde hücrelerdir. Pek çok farklı T-hücresi türü vardır ve adaptif hücre aracılı bağışıklığın bir parçası olarak bir dizi işlev gerçekleştirirler. T-hücreleri, B-hücrelerinin istila eden bakterilere, virüslere veya diğer mikroplara karşı antikor oluşturmasına yardımcı olur.
B-hücrelerinin aksine, bazı T hücreleri, mikrop yüzeyindeki antijene bağlandıktan sonra doğrudan patojenleri yutar ve yok eder.
Doğal öldürücü T hücreleri, doğuştan gelen bağışıklık sisteminin doğal öldürücü hücreleri ile karıştırılmamalıdır, adaptif ve doğuştan gelen bağışıklık sistemlerini birleştirir. NKT hücreleri, diğer birçok antijene farklı bir şekilde sunulan antijenleri tanır ve T-yardımcı hücrelerinin ve sitotoksik T-hücrelerinin fonksiyonlarını yerine getirebilir. Bazı tümör hücrelerini de tanıyabilir ve ortadan kaldırabilirler.
Doğal öldürücü (NK) hücreler
Bunlar bir virüs tarafından enfekte olmuş hücrelere direkt olarak saldıran bir tür lenfosittir.
nakilleri
Bir kemik iliği nakli çeşitli nedenlerden dolayı kullanılabilir.
- Hastalıklı, işlevsiz kemik iliğini sağlıklı işleyen kemik iliği ile değiştirebilir. Bu, lösemi, aplastik anemi ve orak hücreli anemi gibi durumlar için kullanılır.
- Mevcut veya rezidüel lösemi veya kemoterapi veya radyasyonla öldürülemeyen diğer kanserlerle savaşacak yeni bir bağışıklık sistemini yeniden canlandırabilir.
- Kemik iliğinin yerini alabilir ve yüksek bir kemoterapi veya radyasyon verilmesinden sonra normal işlevini eski haline getirebilir.
- Hurler sendromu ve adrenolökodistrofi gibi bir genetik hastalık sürecinden daha fazla hasarı önlemek için kemik iliğini genetik olarak sağlıklı ve işlevsel kemik iliği ile değiştirebilir.
Kök hücreler öncelikle dört yerde bulunur:
- embriyo
- kemik iliği
- vücut boyunca kan damarlarında bulunan periferik kan
- kordon kanı, göbek kordonu içinde bulunur ve doğumdan sonra toplanır.
Transplantasyon için kök hücreler, fetus hariç bunlardan herhangi birinden elde edilir.
Hematopoetik kök hücre transplantasyonu kemik iliği, periferik kan veya göbek kordonu kanından toplanan kök hücrelerin intravenöz infüzyonunu içerir.
Bu, kemik iliği veya bağışıklık sistemi hasar görmüş veya kusurlu olan hastalarda hematopoietik işlevi yeniden kurmak için kullanılır.17
Dünya Çapında Kan ve Kemik Transplantasyonu Ağının ilk raporuna göre dünya çapında her yıl 50.000’den fazla ilk hematopoietik kök hücre transplantasyonu, 28.000 otolog transplantasyon prosedürü ve 21.000 allojeneik transplantasyon prosedürü uygulanmaktadır.
Bu sayı yılda yüzde 10 ila 20 oranında artmaya devam ediyor. Organ hasarı, enfeksiyon ve şiddetli, akut graft versus host hastalığında (GVHD) azalma, daha iyi sonuçlara katkıda bulunmaktadır.
Otolog hematopoetik kök hücre transplantasyonundan (HSCT) en az 2 yıl sonra sağ kalan 854 hastanın hematolojik malignite için yaptıkları bir çalışmada, yüzde 68.8’i transplantasyondan 10 yıl sonra hala hayatta kalmıştır.17
Kemik iliği transplantasyonu, kemik iliğinin lösemi gibi işlev görme yeteneğini tehdit eden koşullar için önde gelen tedavi yöntemidir.
Bir nakil, vücudun kan hücresi üretme kapasitesini yeniden inşa etmeye ve sayılarını normal seviyelere getirmeye yardımcı olabilir. Kemik iliği transplantı ile tedavi edilebilen hastalıklar hem kanserli hem de kansız olmayan hastalıkları içerir.
Kanserli hastalıklar spesifik olarak kan hücrelerini içerebilir veya içermeyebilir, ancak kanser tedavisi vücudun yeni kan hücrelerini üretme yeteneğini yok edebilir.
Kanserli bir kişi normal olarak nakilden önce kemoterapi görecektir. Bu, tehlikeye atılan kemik iliği ortadan kaldırır.
Çoğu durumda, yakın bir aile üyesi olan uygun bir donör, daha sonra kemik iliği hasat edilmiş ve nakli için hazırlanmıştır.
Kemik iliği nakli çeşitleri
Kemik iliği nakli türleri şunlardır:
- Otolog nakil: Hastalar kemik iliğini yenilemek için periferik veya kordon kanından alınan kendi kök hücrelerini alırlar.
- Sinojenik transplant: hastalar özdeş ikizlerinden kök hücre alırlar
- Allojeneik transplant: hastalar kardeşlerinden, ebeveynlerinden veya ilgisiz bir donörden gelen uygun kök hücreleri alırlar.
- Haploidentikal transplantasyon: HLA-benzeri eşleştirici donörü olmayan hastaların yaklaşık% 70’i için bir tedavi seçeneği
- Göbek kordonu kanı: bir tür allojeneik transplant. Kök hücreler, doğumdan hemen sonra yeni doğmuş bir bebeğin göbek kordundan çıkarılır. Kök hücreler, bir nakil için gerekli olana kadar dondurulur ve saklanır. Göbek kordonu kan hücreleri çok olgunlaşmamış olduğundan, eşleştirme ihtiyacı daha azdır, ancak kan sayımlarının iyileşmesi daha uzun sürer.
Doku tipi
Bir kişinin doku tipi, vücutlarının çoğunun yüzeyinde insan lökosit antijeni (HLA) tipi olarak tanımlanır. HLA, hücrenin vücuda ait olup olmadığını belirlemesine yardımcı olmak için vücudun kullandığı bir protein veya işaretleyicidir.
Doku tipinin uyumlu olup olmadığını kontrol etmek için doktorlar, bağış yapanların ve alıcının kan hücrelerinin yüzeyinde kaç proteinin bulunduğunu değerlendirir. Milyonlarca farklı doku tipi vardır, ancak bazıları diğerlerinden daha yaygındır.
Doku tipi miras alınır ve her ebeveynin türleri aktarılır. Bu, bir akrabanın uygun bir doku tipine sahip olma ihtimalinin daha yüksek olduğu anlamına gelir.
Ancak, uygun bir kemik iliği vericisi aile üyelerinden bulunamazsa, doktorlar kemik iliği verici kaydında uygun bir doku tipine sahip birini bulmaya çalışacaktır.
Ön transplant testleri
Herhangi bir potansiyel problemi tanımlamak için kemik iliği transplantından önce çeşitli testler yapılır.
Testler şunları içerir:
- doku tiplemesi ve çeşitli kan testleri
- Göğüs röntgeni
- solunum fonksiyon testleri
- CT veya CAT taramaları
- Elektrokardiyogram ve ekokardiyogram (EKG) dahil kalp fonksiyon testleri
- kemik iliği biyopsisi
- iskelet araştırması
Ayrıca, enfeksiyon riskini azaltmak için kemik iliği naklinden önce tam bir diş muayenesi gereklidir. Nakil öncesinde hastanın enfeksiyon riskini azaltmaya yönelik diğer önlemler de alınacaktır.
Kemik iliği hasat
Kemik iliği, kemik iliği biyopsisi ve kemik iliği aspirasyonu ile incelenebilir.
Kemik iliği hasadı nispeten rutin bir işlem haline gelmiştir. Genelde posterior iliak arestlerden aspire edilirken, verici bölgesel veya genel anestezi altındadır.17
Sternumdan ve çocuklarda üst tibiadan da alınabilir, çünkü hala önemli miktarda kırmızı kemik iliği içerir.
Doktor genellikle kalça içerisine kemik içine bir iğne sokar ve kemik iliğinin bir kısmını çeker. Daha sonra depolanır ve dondurulur.
Ulusal İlik Donör Programı (NMDP) tarafından oluşturulan kılavuzlar, 15 mL / kg donör ağırlığına çıkarılmış kemik iliği hacmini sınırlar. Otolog ve allojenik ilik transplantlarında sırasıyla 1 x 103 ve 2 x 108 ilik mononükleer hücreden oluşan bir dozun aşılanması gerekir.
Kemik iliği hasadıyla ilgili komplikasyonlar nadirdir. Anestezi, enfeksiyon ve kanama ile ilgili problemleri içerir.
Kemik iliği fonksiyonunu değerlendirmenin bir başka yolu da, kemik iliğinden kök hücrelerin dolaşım kanına salınmasını uyaran bazı ilaçların verilmesidir.Kan örneği daha sonra elde edilir ve mikroskobik inceleme için kök hücreler izole edilir. Yenidoğanda, kök hücreler göbek kordonundan çıkarılabilir.
Kemik iliği nasıl transplante edilir?
Nakil öncesi, kemoterapi, radyasyon veya her ikisi de verilebilir. Bu iki şekilde yapılabilir:
- Ablatif (miyeloablatif) tedavi: Yüksek doz kemoterapi, radyasyon veya her ikisi de herhangi bir kanser hücresini öldürmek için verilir. Bu, kalan tüm sağlıklı kemik iliğini de öldürür ve kemik iliğinde yeni kök hücrelerin büyümesini sağlar.
- Azaltılmış yoğunluk tedavisi veya bir mini nakil: Hastalara nakil öncesi düşük doz kemoterapi ve radyasyon uygulanır. Bu, yaşlı hastaların ve diğer sağlık sorunları olanların nakil yapmasına izin verir.
Bir kök hücre nakli genellikle kemoterapi ve radyasyon tamamlandıktan sonra yapılır.
Kemik iliği ya da periferik kanın infüzyonu, yatak başında yapılan nispeten basit bir işlemdir. Kemik iliği ürünü, birkaç saatten fazla bir süre boyunca bir IV tüpü yoluyla merkezi bir damar yoluyla infüze edilir. Otolog ürünler neredeyse her zaman korunur; Yatak başında çözülürler ve birkaç dakika içinde hızla infüze edilirler.17
Kan dolaşımına girdikten sonra hematopoietik kök hücreler kemik iliğine gider. Orada, yeni beyaz kan hücreleri, kırmızı kan hücreleri ve trombositler, engraftment olarak bilinen bir süreçte üretmeye başlarlar. Aşılama genellikle transplantasyondan 2 ila 4 hafta sonra gerçekleşir.4
Çoğu durumda minimal toksisite gözlenmiştir. ABO-uyumsuz kemik iliği infüzyonları bazen hemolitik reaksiyonlara yol açabilir. Kök hücrelerin kriyoprezervasyonu için kullanılan dimetil sülfoksit (DMSO), yüz kızarmasına, boğazda gıdıklama hissine ve ağızda güçlü bir tada (sarımsağın tadı) neden olabilir. Nadiren, DMSO bradikardi, abdominal ağrı, ensefalopati veya nöbetler ve böbrek yetmezliğine neden olabilir.
2 g / kg / gün DMSO’nun üstünde dozlarda ortaya çıkan ensefalopati riskini önlemek için, 500 mL’yi aşan kök hücre infüzyonları 2 gün boyunca infüze edilir ve infüzyon hızı 20 mL / dk ile sınırlıdır.
Doktorlar kan sayımlarını düzenli olarak kontrol ediyor. Bağışıklık fonksiyonunun tam olarak iyileşmesi, otolog nakil alıcıları için birkaç ay ve allojeneik veya sinojenik transplantları alan hastalar için 1-2 yıl sürebilir.
Kan testleri yeni kan hücrelerinin üretildiğini ve herhangi bir kanserin geri dönmediğini doğrulayacaktır. Kemik iliği aspirasyonu, doktorların yeni iliğin ne kadar iyi çalıştığını belirlemelerine yardımcı olabilir.4
Riskler
HSCT ile ilişkili komplikasyonlar arasında hem erken hem de geç etkiler vardır.17
Erken başlangıçlı sorunlar şunlardır:
- mukozit
- hemorajik sistit
- uzamış, şiddetli pansitopeni
- enfeksiyon
- GVHD (Graft versus host hastalığı)
- greft yetmezliği
- pulmoner komplikasyonlar
- hepatik veno-tıkayıcı hastalık
- trombotik mikroanjiyopati
Geç başlangıçlı sorunlar şunlardır:
- kronik GVHD
- göz etkileri
- endokrin etkiler
- pulmoner etkiler
- kas-iskelet sistemi etkileri
- nörolojik etkiler
- bağışıklık etkileri
- enfeksiyon
- konjestif kalp yetmezliği
- sonraki malignite
Başlıca riskler arasında, pnömoniye ve karaciğer fonksiyon bozukluğuna yol açabilecek enfeksiyona, anemiye, greft yetmezliğine, solunum sıkıntısına ve aşırı sıvıya karşı artan duyarlılık sayılabilir.
Verici ve alıcı dokular arasındaki bir uyumsuzluk, konakçı hücreler ve greft hücreleri arasında bir bağışıklık reaksiyonuna yol açabilir.
Greft hücreleri, konakçı hücrelere saldırdığında, sonuç, akut veya kronik olabilen ve deri döküntüsü, mide bağırsak hastalığı veya karaciğer hastalığı olarak ortaya çıkabilen, graft-versus-host hastalığı (GVHD) olarak adlandırılan tehlikeli bir durumdur. GVHD riski dikkatli doku eşleştirmesi ile en aza indirilebilir.
Bir donör antijen eşleşmesi aynı olsa bile, alıcıların kabaca yüzde 40’ı GVHD geliştirir, sadece tek bir antijen uyumsuz olduğunda yüzde 60 ila 80’e yükselir. Bu komplikasyonun tehlikesinden dolayı otolog nakiller daha sık uygulanmaktadır.
Daha yüksek mortalite ve morbidite oranına ve 30 yaşın üzerindeki GVHD insidansına bağlı olarak 50 yaşın üzerindeki hastalarda kemik iliği transplantasyonu önerilmemiştir. Ancak, birçok transplant merkezi, 50 yaşın üstündeki hastalarda başarılı kemik iliği transplantasyonları gerçekleştirmiştir.
Bağış yapanlar için çok az risk vardır çünkü kaldırılmış olanın yerine yeni bir ilik çıkarırlar. Bununla birlikte, herhangi bir cerrahi prosedürle birlikte hafif bir enfeksiyon riski ve anestezi reaksiyonu ortaya çıkabilir.
Hastalıklar
Kemik iliği birçok vücut sistemini etkilediğinden, bir problem kanı etkileyen kanserler de dahil olmak üzere geniş bir hastalık yelpazesine neden olabilir.
Kemik iliği, kök hücrelerin kök hücrelerini esansiyel hücrelere dönüştürmesini engellediğinden, bir dizi hastalık kemik iliği için bir tehdit oluşturur.
Lösemi, Hodgkin hastalığı ve diğer lenfoma kanserlerinin kemik iliğinin üretken kabiliyetine zarar verdiği ve kök hücreleri tahrip ettiği bilinmektedir.
Bir kemik iliği muayenesi teşhis edilmesine yardımcı olabilir: 1
- lösemi
- multipl miyelom
- Gaucher hastalığı
- anormal anemi vakaları
- diğer hematolojik hastalıklar.
Artan sayıda hastalık hematopoietik kök hücre transferi (HSCT) ile tedavi edilebilir.
Otolog transplantasyonların yarısından fazlası multipl miyelom ve non-Hodgkin lenfoma tedavisinde kullanılır. Çoğu allojenik nakil, hematolojik ve lenfoid kanserler için yapılır.
Amerika Birleşik Devletleri’nde her 4 dakikada bir kişi, bir kan kanseri teşhisi alır. Kemik iliği nakli çoğu kez hayatta kalmak için en iyi şanstır.
Hastaların yaklaşık yüzde 30’u ailelerinde uygun bir donör bulabilir, ancak yüzde 70’i veya her yıl yaklaşık 14.000 kişi ilgisiz biri tarafından bağışlanan iliğe dayanır.
Otolog HSCT şu anda tedavi etmek için kullanılmaktadır:
- multipl miyelom
- non-Hodgkin lenfoma
- Hodgkin lenfoma
- Akut miyeloid lösemi
- nöroblastom
- germ hücreli tümörler
- sistemik lupus eritematoz ve sistemik skleroz gibi otoimmün bozukluklar
- amiloidoz
Allojenik HSCT, aşağıdakileri tedavi etmek için kullanılır:
- Akut miyeloid lösemi
- akut lenfoblastik lösemi
- Kronik miyeloid lösemi
- kronik lenfositik lösemi
- miyeloproliferatif bozukluklar
- miyelodisplastik sendromlar
- multipl miyelom
- non-Hodgkin lenfoma
- Hodgkin lenfoma
- aşırı kansızlık
- saf kırmızı hücre aplazisi
- paroksismal nokturnal hemoglobinüri
- fanconi anemi
- talasemi majör
- Orak hücre anemisi
- şiddetli kombine immün yetmezlik (SCID)
- Wiskott-Aldrich sendromu
- hemofagositik lenfohistiyositoz
- mukopolisakkaridoz gibi metabolizma ile ilişkili genetik bozukluklar
- Gaucher hastalığı, metakromatik lökodistrofiler ve adrenolökodistrofiler
- epidermolizis bülloza
- şiddetli doğumsal nötropeni
- Shwachman-Diamond sendromu
- Elmas-Blackfan anemi
- lökosit adezyon eksikliği
HSCT ayrıca tedaviye yardımcı olabilir: 17
- Bu doğrulanmadığı halde meme kanseri
- erken dönemde bazı hastalarda testis kanseri
- bazı genetik immünolojik veya hematopoetik bozukluklar
Kemik iliği transplantlarına bazen, kanser tedavisinde kullanılan yüksek doz kemoterapi ve radyasyon tedavisi gibi belirli tedavilerden sonra ihtiyaç duyulmaktadır. Bu tedaviler, kanser hücrelerini yok etmenin yanı sıra sağlıklı kök hücrelere zarar verme eğilimindedir.
Kemik iliği testleri
Kemik iliği testleri, özellikle kan ve kan oluşturan organlarla ilgili belirli hastalıkların teşhis edilmesine yardımcı olabilir. Test, demir depoları ve kan üretimi hakkında bilgi sağlar.1
Kemik iliği aspirasyonu, mikroskop altında incelenmek üzere küçük bir numuneyi (yaklaşık 1 ml) kemik iliği çıkarmak için içi boş bir iğne kullanır.
İğne genellikle erişkinlerde kalçaya veya sternuma yerleştirilir ve çocuklarda tibianın (alt bacağın daha büyük kemiği) üst kısmına yerleştirilir ve numuneyi çıkarmak için emme kullanılır.
Kemik iliği aspirasyonu genellikle önceki kan testleri ile gösterildiğinde yapılır ve özellikle olgunlaşmamış kan hücrelerinin çeşitli aşamaları hakkında bilgi sağlamada yararlıdır.
Bağış
İki ana tip kemik iliği bağışı vardır.
Birincisi, kemik iliğinin pelvik kemiğin arkasından çıkarılmasını içerir.
İkinci, daha yaygın bir yöntem, periferik kan kök hücre (PBSC) bağışı denir. Bu kök hücrelerin doğrudan kandan filtrelenmesini içerir. Kan kanserleri ve diğer hastalıkların tedavisi için gerekli olan kemik iliğinden ziyade bu kan kök hücreleridir.
Bir birey kemik iliği bağış kayıtlarına katılırsa, hastanın doktorunun uygun gördüğü yöntemi kullanarak bağış yapmayı kabul ederler.
Maliyetler açısından, bir kan iliği bağışı yapma masrafı genellikle NMDP ya da hastanın sağlık sigortası tarafından karşılanır. Bağışçılar bağış için asla para ödemiyorlar ve asla bağışta bulunmayacaklar.
Bir verici için risk minimumdur. Donörlerin yüzde 99’undan fazlası prosedürden sonra tam iyileşme sağlar. Kan iliği bağışı ile, ana risk, prosedürün kendisi sırasında anestezi kullanımını içerir.
PBSC bağışı ile, bir makineden kanın filtrelenmesini içeren prosedürün kendisi tehlikeli kabul edilmez.
Uygun bir kemik iliği vericisi bulma şansı, etnik kökene bağlı olarak yüzde 66 ila 93 arasında değişmektedir.
Kemik iliği kim yapabilir?
Aşağıda Ulusal İlik Donör Programı (NMDP) tarafından önerilen kemik iliği bağışı için bazı genel kurallar bulunmaktadır.
Kılavuz, bağışçının ve alıcının sağlığını ve güvenliğini korumayı amaçlamaktadır. Bağışçıların, özel detaylar için yerel NMDP merkezi ile iletişime geçmeleri ve sağlık hizmetleri ekibiyle bağışları görüşmeleri teşvik edilmektedir.
- Kayıt defterinde listelenmek için potansiyel bağışçıların sağlıklı ve 18 ila 60 yaşları arasında olması gerekir.
- Transplantasyona ihtiyaç duyan bir kişi ile eşleşirse, her bir bağışçı, tıbbi muayeneden geçmeli ve bağış yapmadan önce enfeksiyondan arınmış olmalıdır.
- İlacı kullanan kişiler normal olarak sağlıklı oldukları sürece ve kemik sağladıkları her türlü tıbbi durum bağış sırasında kontrol altındadırlar.
Kabul edilebilir ilaçlar doğum kontrol hapları, tiroid ilacı içerir. antihistaminikler, antibiyotikler, reçeteli göz damlaları ve cilt kremleri gibi topikal ilaçlar. Antianksi ve antidepresan ilaçlara, durum kontrol altında olduğu sürece izin verilir.
Bağış mümkün değil:
- hamilelik sırasında
- doktor tarafından reçete edilmeyen intravenöz ilaçlar kullanan herkes tarafından
- Kişinin hepatit B veya hepatit C için pozitif kan testi yapılmışsa
- Çoğu kanser türü veya belirli kalp rahatsızlıkları gibi belirli tıbbi rahatsızlıkları olanlar tarafından
Lyme hastalığı, sıtma veya son dövmeler ya da piercing olan kişiler, kemik iliği bağışlanmadan en az bir yıl beklemelidir.
Kemik iliği eşleşmesi nasıl belirlenir?
Bağış yaptıktan sonra, kişi potansiyel donörlere sahip hastaları eşleştirmek için kullanılan bir HLA-tipleme testi gerçekleştirecektir.
Onların HLA tipi daha sonra potansiyel bağışçıların bir veritabanına eklenecektir ve bir doktor hastaları için bir eşleşme bulmak için kayıt defterini arayacaktır.
Kan hücrelerindeki proteinler, alıcınınkine benzer olup olmadıklarını görmek için karşılaştırılacaktır. Bir eşleşme varsa potansiyel bağışçı ile irtibata geçilecektir.
Vericinin doku tipi hastaya daha yakınken, hastanın vücudu nakil işlemini kabul etme şansı o kadar iyidir.
Dünya Çapında Kemik İliği Bağışçıları (BMDW), 43 ülkede 59 kayıt ve 21 ülkeden 37 kordon kanı kaydının toplu bir veritabanıdır; Eylül 2015 itibarıyla 26.35 milyon potansiyel kök hücre bağışçısı ve 687 bin kord kanı birimi mevcuttu.19,20 NMDP ile yapılan ön araştırmalar da BMDW’yi rutin olarak araştırıyor.
Kemik iliği verilirken ne olur?
Aşağıdaki çalışmalar rutin olarak hematopoietik kök hücre vericileri üzerinde gerçekleştirilmektedir:

- tarih ve fizik muayene
- serum kreatinin, elektrolit ve karaciğer fonksiyon çalışmaları
- sitomegalovirüs (CMV), herpes virüsleri, HIV RNA, anti-HIV antikorları, hepatit B ve C virüsleri, insan T-hücresi lenfotropik virüsü-1/2 (HTLV-I / II) ve sifiliz (VDRL) için serolojik çalışmalar; Otolog bağışlarda CMV ve VDRL testi gerekli değildir.
- ABO kan yazma
- HLA yazarak
- göğüs radyografisi
- Elektrokardiyografi (EKG)
Periferik kan kök hücrelerini (PBSC) bağışlama
Bir kişi PBSC’yi bağışlayabilmeden önce, prosedüre kadar geçen beş günde filgrastim adı verilen ilaçların günlük enjeksiyonlarına tabi tutulmalıdır. Bu ilaç, kök hücreleri kemik iliğinden alır, böylece verici daha çok kanında dolaşır.
PBSC’yi bağışlamak, aferez olarak bilinen bir prosedürü içerir. Bu, bir kolun içine yerleştirilmiş bir kateter kullanılarak ve bir makineden geçirilerek, kök hücreleri trombositler ve beyaz kan hücreleriyle birlikte filtreleyerek, kanın vücuttan alındığı zamandır. Kalan kan (esas olarak plazma ve kırmızı kan hücrelerinden oluşur) daha sonra diğer koldaki bir damardan vücuda geri akar.
Prosedür tamamen ağrısızdır ve plazma bağışına benzer. PBSC bağışı genellikle iki ila dört seans arasında, her biri 2 ila 6 saat sürecek.
PBSC bağışı anestezi gerektirmez. Kök hücrelerin ilikten kan dolaşımına harekete geçirilmesini (salınmasını) sağlamak için verilen ilaç kemik ve kas ağrılarına, baş ağrılarına, yorgunluğa, bulantıya, kusmaya veya uyku güçlüğüne neden olabilir. Bu yan etkiler genellikle ilacın son dozundan 2 ila 3 gün içinde durur.
Kemik iliği bağışlanması
Bir kişi PBSC yerine gerçek kemik iliği bağışlıyorsa, filgrastim enjeksiyonlarına gerek yoktur. Kemik iliği bağışı, ameliyathanede anestezi gerektiren ve bu nedenle tamamen ağrısız bir cerrahi işlemdir. Tüm prosedür 1 ila 2 saat arasında sürer.
Olguların yüzde 96’sında, genel bir anestezi kullanılır, bu da donörün tüm işlem için bilinçsiz olacağı anlamına gelir. Az sayıda vakada, kemik iliğinin alındığı alanı basitçe anlatan lokal bir anestezi kullanılacaktır. Bu durumda, kişi prosedür boyunca uyanık olacaktır.
Kişi midelerinde yatıyor. Doktorlar pelvik kemiğin her iki tarafında bir inç uzunluğunda bir insizyon yapacak. Daha sonra sıvı iliği çizdikleri kemik içine özel, içi boş iğneler yerleştirirler. Kesikler normalde dikiş gerektirmez.
İşlemden sonra, bağışçı, bilinci yeniden kazanana kadar bir kurtarma odasında kalacak. Bir kez yiyip içip yürüyebildiklerinde, ayrılabiliyorlar.
Kurtarma
Bağıştan sonra, tam iyileşme, özellikle de ameliyat varsa, birkaç gün sürebilir.
Kemik iliği bağlayan kişiler genellikle baş ağrısı, yorgunluk, kas ağrısı, sırt veya kalça ağrısı, kesi yeri etrafında morarma ve yürüme zorluğu yaşarlar. Bu, 2 güne kadar veya birkaç hafta kadar sürebilir.
PBSC’yi bağışlayan bir kişinin, iğne bölgesinden kaynaklanan morarmalardan başka, bağışı takiben herhangi bir yan etki yaşama olasılığı yoktur. Kurtarma süresi neredeyse anında.
Bağıştan sonra, kemik iliği 4 ila 6 hafta içinde kendini değiştirir.
Sonuç
Kemik iliği transplantının sonuçları aşağıdakilere bağlıdır:
- nakli türü
- hücrelerin ne kadar yakından eşleştikleri
- hastanın ne tür bir durumu vardır
- hastanın yaşı ve genel sağlık
- nakli öncesinde kullanılan kemoterapi veya radyasyon tedavisinin türü ve dozu
- herhangi bir komplikasyon
Durumu stabil olan veya remisyonda olan bir hasta, daha sonraki bir aşamada veya relaps olmuş hastalığı olan bir nakil hastasına kıyasla iyi bir sonuç elde etme şansına sahiptir. Nakil sırasında genç yaş da şansı artırır.
Malign olmayan hastalıklar için nakiller, donörün eşleştirilmiş bir kardeş olması durumunda yüzde 70 ila 90’lık hayatta kalma oranı ve vericinin ilgisiz olması durumunda yüzde 36 ila 65’inde daha olumlu sonuçlara sahip olma eğilimindedir.
Transplant sırasında remisyonda olan akut lösemiye yönelik nakiller, verici ile ilişkiliyse yüzde 55 ila 68, ve vericinin ilgisiz olması durumunda yüzde 26 ila 50 oranında hayatta kalma oranlarına sahiptir.
Bir kemik iliği nakli, tamamen ya da kısmen hastalığı iyileştirebilir. Eğer nakil başarılı olursa, bireyler yeterince iyi hissettikleri anda normal aktivitelere geri dönebilirler. Tam iyileşme normalde bir yıl kadar sürer.